 Zdjęcie: Adobe Stock
Zdjęcie: Adobe Stock
Podczas konferencji prasowej w piątek w Warszawie eksperci stwierdzili, że pojawienie się przeciwciał bispecyficznych zwiększy precyzję i skuteczność leczenia raka płuc u pacjentów z konkretnymi mutacjami.
Podkreślili przypadki pacjentów z rakiem płuc posiadających aktywującą mutację w genie EGFR, który koduje receptor naskórkowego czynnika wzrostu. Ta grupa demograficzna składa się głównie z młodych, niepalących osób, z większą częstością występowania u kobiet.
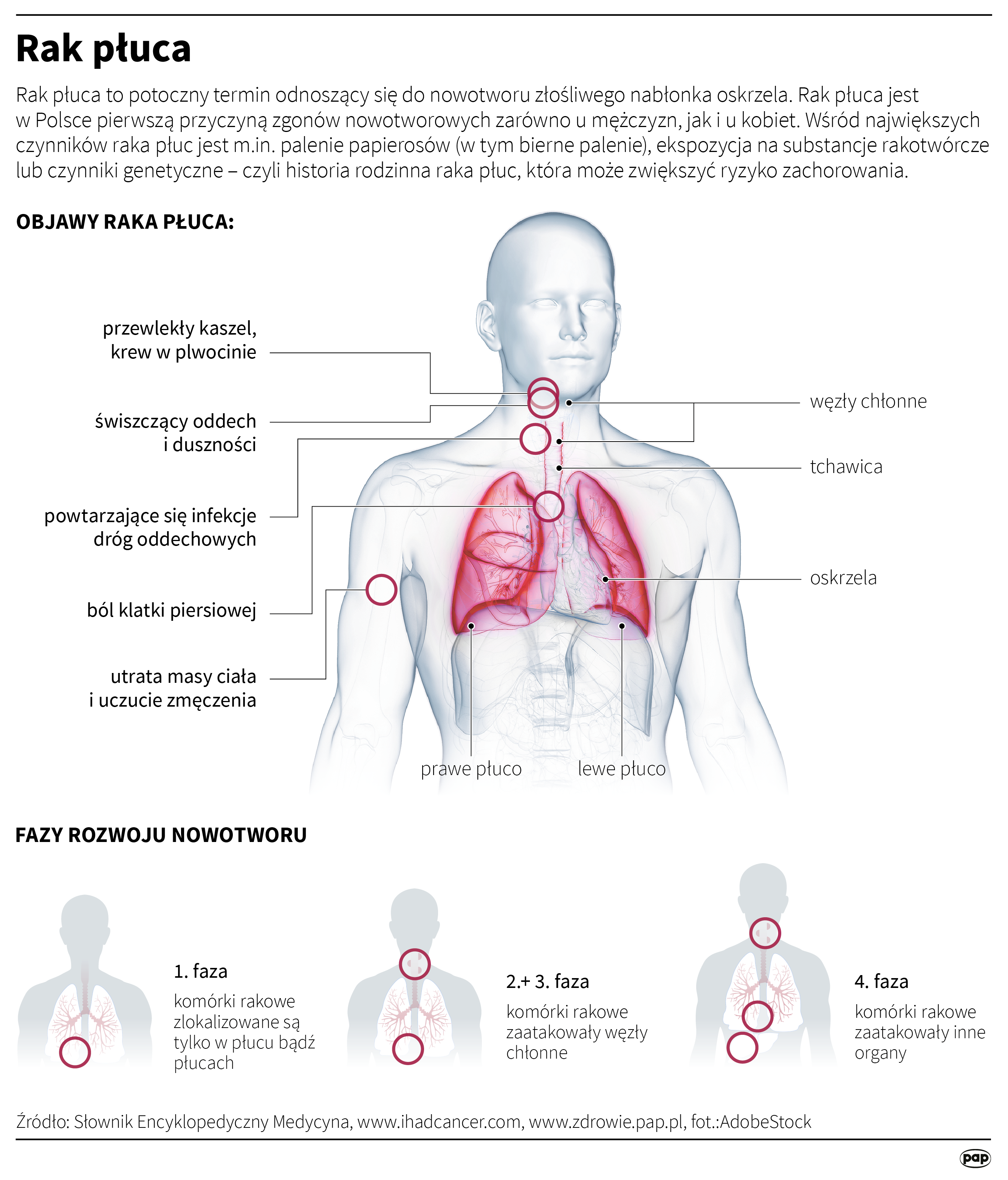
Dr hab. Magdalena Knetki-Wróblewska z Kliniki Nowotworów Płuca i Klatki Piersiowej Narodowego Centrum Onkologii – Państwowego Instytutu Badawczego w Warszawie podkreśliła wyjątkowe wyzwanie, jakie stanowi ten typ raka płuca, ponieważ u osób niepalących w wieku 40, 30, a nawet 20 lat niespodziewanie pojawia się taka diagnoza.
Specjaliści uczestniczący w konferencji zauważyli, że w Polsce co roku diagnozuje się około 22 000 przypadków raka płuc. „U ponad połowy tych pacjentów rozpoznaje się rozległy proces nowotworowy lub zaawansowaną chorobę, co uniemożliwia radykalne leczenie (które ma na celu wyleczenie pacjenta – PAP)” – stwierdziła dr Knetki-Wróblewska.
Niedrobnokomórkowy rak płuca stanowi 85% wszystkich przypadków raka płuca, a gruczolakoraki stanowią 45% tej kategorii. Według prof. Pawła Krawczyka, dyrektora Pracowni Immunologii i Genetyki Uniwersytetu Medycznego w Lublinie, od 10% do 14% pacjentów z tą odmianą raka płuca wykazuje aktywującą mutację w genie EGFR.
„Pacjenci z rakiem płuc, u których występują nieprawidłowości molekularne, mają znacznie podwyższone ryzyko wystąpienia przerzutów do mózgu, które wiążą się z najgorszymi rokowaniami. Dlatego tak ważne jest, aby mieć dla nich dostęp do najskuteczniejszych metod leczenia” – podkreśliła dr Knetki-Wróblewska.
Przypomniała uczestnikom, że pacjenci z rakiem płuc z mutacjami EGFR są leczeni za pomocą terapii celowanej z udziałem inhibitorów kinazy tyrozynowej EGFR. „Leki te okazały się skuteczniejsze niż wcześniej stosowana chemioterapia u wszystkich pacjentów. Ułatwiają dłuższe przeżycie bez nawrotu choroby, poprawiają ogólne przeżycie i są ogólnie lepiej tolerowane” – podkreślił specjalista.
Przypomniała sobie, że 15–20 lat temu większość pacjentów otrzymujących chemioterapię umierała w ciągu roku od diagnozy. Wraz z wprowadzeniem terapii celowanych czas przeżycia wydłużył się do około czterech lat.
Niedawno odkryto, że wyniki leczenia tych pacjentów można dodatkowo poprawić, łącząc chemioterapię z leczeniem ukierunkowanym lub wykorzystując przeciwciała bispecyficzne, jak zauważyła dr Knetki-Wróblewska. „Jest to szczególnie istotne w przypadku pacjentów z przerzutami do mózgu lub wątroby. Pacjenci ci nie reagują tak dobrze na monoterapię lekami ukierunkowanymi, jak byśmy tego chcieli” – wyjaśniła specjalistka. Podkreśliła, że włączenie dodatkowej chemioterapii lub przeciwciał bispecyficznych wydłużyło czas do progresji choroby i ogólnego przeżycia, szczególnie w przypadku osób z przerzutami do mózgu.
Dr Knetki-Wróblewska uważa, że u pacjentów, u których występuje większe ryzyko szybkiego nawrotu choroby, leczenie należy zintensyfikować już na wczesnym etapie, dodając chemioterapię lub przeciwciało bispecyficzne.
„Połączenie doustnego inhibitora kinazy tyrozynowej z pierwszym bispecyficznym przeciwciałem anty-EGFR i anty-MET doprowadziło do znacznego wzrostu zarówno przeżycia bez progresji, jak i całkowitego przeżycia” – zauważył prof. Krawczyk. Dodał, że połączenie bispecyficznego przeciwciała z chemioterapią pozostaje jedyną opcją terapeutyczną, która oferuje korzyści w pierwszej linii leczenia u pacjentów z rzadką mutacją genu EGFR znaną jako insercja eksonu 20. Ponadto bispecyficzne przeciwciało jest skuteczne jako leczenie drugiej linii u pacjentów z mutacjami genu EGFR, u których nastąpił postęp choroby pomimo terapii ukierunkowanej.
Dr Knetki-Wróblewska wspomniała, że od 1 lipca 2025 r. pacjenci z rakiem płuc, u których występuje mutacja genu EGFR, będą mieli dostęp do doustnych terapii celowanych w połączeniu z chemioterapią w Polsce. Obecnie przeciwciała bispecyficzne nie są refundowane dla tej grupy pacjentów. (PAP)
Nauka w Polsce
jjj/ bar/



